Neonatología
Neonatología
Recomendaciones para el recién nacido sano después del egreso hospitalario
Recién nacido: Término
Neonato de 37 a 40 semanas de gestación.
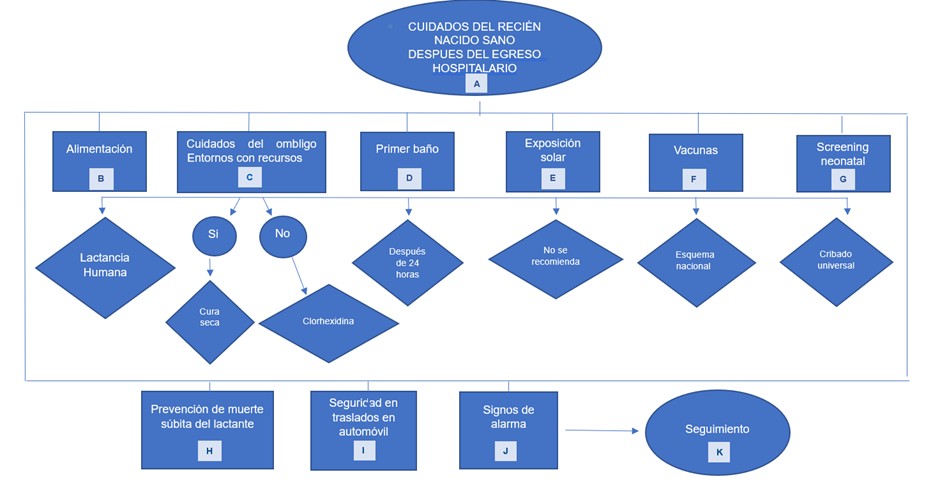
Alimentación
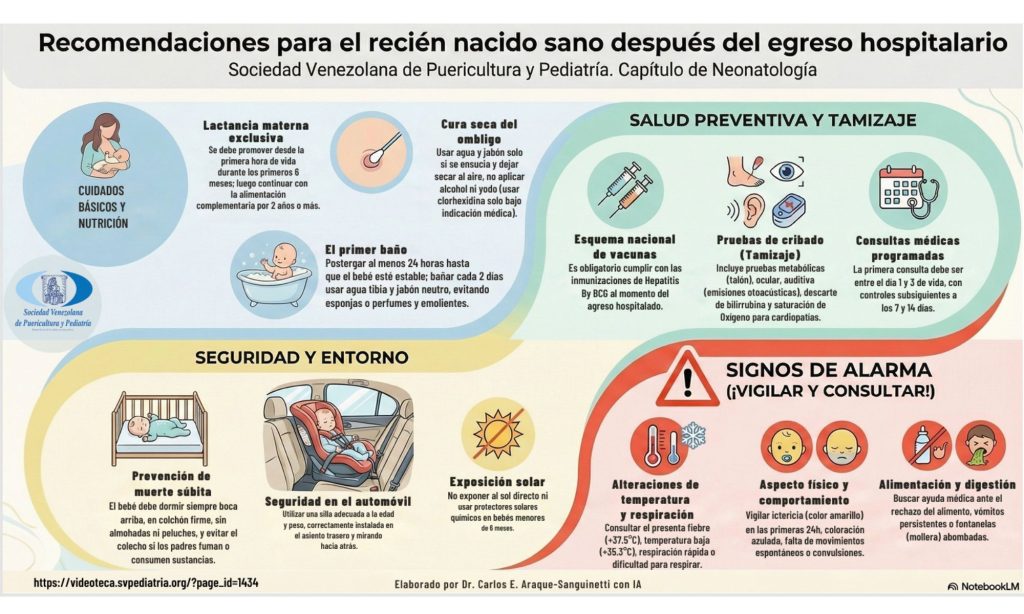
Todos los bebés deben recibir lactancia humana lo antes posible tras el nacimiento durante el contacto piel a piel y en la primera hora de vida. Debe ser exclusiva los primeros 6 meses y continuar con alimentación complementaria hasta los 2 años o más, Las madres deben recibir asesoramiento y apoyo para la lactancia materna exclusiva en cada contacto posnatal.
Cuidados del ombligo
Cura seca, sólo agua y jabón neutro si se ensucia; en ciertos contextos como países no desarrollados o hay riesgo, puede usarse clorhexidina gel 7.1 % equivalente a solución al 4 %. Evitar alcohol y yodo. Dejar secar y exponer al aire.
Primer baño
El baño inicial puede postergarse hasta que el bebé esté estable y haya pasado al menos 24 horas para prevenir hipotermia y pérdida de calor. Usar agua ibia, jabón neutro o pH ácido, evitar productos perfumados y esponjas. Baño inmersión solo si la temperatura es mayor a 36.5ºC. Cada 2 días. No se recomienda la aplicación rutinaria de emolientes tópicos en recién nacidos sanos para la prevención de afecciones cutáneas, aplicación rutinaria de emolientes tópicos en recién nacidos sanos para la prevención de afecciones cutáneas.
Exposición a la luz solar
No se recomienda exposición directa al sol en recién nacidos para evitar daño cutáneo. No exponer a sol directo antes de los 6 meses. Evitar protección solar química antes de los 6 meses.
Vacunas
Basado en el esquema nacional de inmunizaciones. Antihepatitis B y BCG.
Screening neonatal que debe tener el recién nacido al egreso
Se recomiendan los siguientes cribados universales neonatales: para detectar anomalías oculares, emisiones oto acústicas o respuesta auditiva automatizada del tronco encefálico para la identificación temprana de la hipoacusia bilateral permanente, hiperbilirrubinemia neonatal mediante bilirrubinómetro transcutáneo al alta del centro de salud y el test de saturación de oxígeno para cardiopatías congénitas significativas. Basado en programas nacionales.
Prevención de muerte súbita del lactante
El bebe debe dormir un colchón firme y plano, boca arriba, No dormir en un sofá o silla con el bebé. No tener almohadas ni edredones cerca del bebé. No tener otros niños ni mascotas en la cama ni compartirla con un bebé. No compartir la cama con el bebé especialmente si ha consumido 2 o más unidades de alcohol, fuma, ha tomado medicamentos que causan somnolencia o ha consumido drogas recreativas. Puede usar chupete.
Seguridad en traslados de automóvil
Uso obligatorio de asiento de seguridad infantil adecuado a edad y peso. Instalación correcta, orientado hacia atrás para recién nacidos, preferir asiento trasero.
Cuáles signos de alarma generan consulta médica
Se deben evaluar los siguientes signos durante cada contacto de atención posnatal, y el recién nacido debe ser derivado para una evaluación adicional si se presenta alguno de ellos: mala alimentación; antecedentes de convulsiones; respiración rápida (frecuencia respiratoria mayor de 60 por minuto); tiraje torácico intenso; ausencia de movimientos espontáneos; temperatura mayor de 37,5 °C; o menor de 35,5 °C; cualquier ictericia en las primeras 24 h después del nacimiento, o coloración amarillenta en las palmas y plantas de los pies a cualquier edad; irritabilidad, vómitos persistentes, fontanelas abombadas y coloración azulada. Los padres y la familia deben buscar atención médica temprana si identifican cualquiera de los signos de alarma mencionados.
Seguimiento
Primera consulta entre el día 1 y 3 de nacido, controles a los 7 y 14 días.
Autores
Araque Carlos¹, Contreras Liliana², Rodríguez Egri³, Izaguirre Luis⁴, Godoy Rafael⁵, Moy Adriana⁶, Zabaleta Francy⁷.
1 Presidente del capítulo de Neonatología SVPP. Coordinador de la unidad Terapia Intensiva Neonatal, Del Sur Policlínica. El Tigre, estado Anzoátegui.
2 Secretaria ejecutiva del capítulo de Neonatología SVPP. Jefe del Departamento de Pediatría y Servicio de Neonatología del Hospital Dr. Pablo
Acosta Ortiz. Coordinadora del postgrado de Neonatología de la Universidad de Ciencias de la Salud. San Fernando de Apure, estado Apure.
3 Vocal del Capítulo de Neonatología SVPP, Neonatólogo, unidad de Terapia Intensiva Neonatal, Centro Policlínico Valencia-La Viña. Valencia, estado Carabobo
4 Vocal del Capítulo de Neonatología SVPP. Docente de pregrado Universidad de Carabobo. Jefe del Servicio de Neonatología, Ciudad Hospitalaria Dr. Enrique Tejera. Valencia, estado Carabobo.
5 Vocal y expresidente del Capítulo de Neonatología SVPP. Coordinador de Terapia Intensiva Neonatal, Policlínica Metropolitana. Caracas, DC
6 Vocal del Capítulo de Neonatología SVPP. Neonatólogo, IVSS Hospital Dr. César Rodríguez R. Guaraguao, estado Anzoátegui
7 Vocal del Capítulo de Neonatología SVPP. Adjunto Docente Post Grado Neonatología, IVSS Hospital Central Dr. Luis Ortega. Porlamar, estado Nueva Esparta
Nombre autor responsable Araque, Carlos. Correo: araquecarlos.e@gmail.com
BIBLIOGRAFÍA
- Abdoli Najmi L, Mohammad-Alizadeh-Charandabi S, Abbasalizadeh F, Salehi Poormehr H, Pashazade F, Mirghafourvand M. A clinical guideline for the Iranian women and newborns in the postpartum period. BMC Health Serv Res. 2024;24:563.
- National Institute for Health and Care Excellence (NICE). Postnatal care: NICE guideline. 2021 Apr 20 [updated 2023 Aug]. Available from: https://caringforkids.cps.ca/handouts/pregnancy-and-babies/bringing_baby_home
- World Health Organization. WHO recommendations on maternal and newborn care for a positive postnatal experience: executive summary. Geneva: WHO; 2022. ISBN: 978-92-4-004407-4 (electronic version), 978-92-4-004408-1 (print version). Available from: https://iris.who.int/bitstream/handle/10665/375856/9789240087125-eng.pdf?sequence=1
- Jana LA, Shu J. Heading home with your newborn, from birth to reality. American Academy of Pediatrics; 2020.
- Góes FGB, Silva MA, Santos AST, Pontes BF, Lucchese I, Silva MT. Postnatal care of newborns in the family context: an integrative review. Rev Bras Enferm. 2020;73(Suppl 4):e20190454. DOI: 10.1590/0034-7167-2019-0454.
- Canadian Paediatric Society. Information for parents from Canada’s paediatricians: Pregnancy & Babies. [Internet]. Last updated: 2021 Aug. Available from: https://caringforkids.cps.ca/handouts/pregnancy-and-babies/bringing_baby_home.
- Abebe H, Adane D, Shitu S. Essential newborn care practice and its associated factors in Southwest Ethiopia. Arch Public Health. 2021;79:42. DOI: 10.1186/s13690-021-00568-6.
- Australian Living Evidence Collaboration. Australian Postnatal Care Guidelines. 2025 [version 7]. Available from: https://livingevidence.org.au/living-guidelines/leapp/
Información para padres de familia en la web
- Alimentación
Promover la lactancia materna exclusiva desde la primera hora de vida y durante los primeros 6 meses. Posteriormente, continuar junto a la alimentación complementaria hasta los 2 años o más.
Las madres deben recibir asesoramiento y apoyo continuo en cada contacto posnatal.
- Cuidados del ombligo
Realizar cura seca: solo agua y jabón neutro si se ensucia.
En casos específicos por indicación médica, puede usar clorhexidina en gel 7.1% equivalente a clorhexidina 4 % en solución, disponible en cepillos quirúrgicos con clorhexidina al 4 % ®BIOSCRUB
Evitar alcohol y yodo. Dejar secar al aire
- Baño
Postergar el baño inicial hasta que el bebé esté estable y hayan transcurrido al menos 24 horas.
Usar agua tibia, jabón neutro o de pH ácido (gel de baño sin jabón) evitar productos perfumados y esponjas.
Baño de inmersión solo si la temperatura es mayor a 36.5°C. Dar el baño cada 2 días.
No se recomienda aplicar emolientes tópicos rutinariamente en bebés sanos.
- Exposición solar
No exponer al sol directo antes de los 6 meses.
Evitar protectores solares químicos en menores de 6 meses.
- Vacunas
Cumplir el esquema nacional de inmunizaciones: hepatitis B y BCG al egreso.
- Detección y tamizaje neonatal
Realizar cribado metabólico o prueba del talón, ocular, auditivo (emisiones otoacústicas o respuesta auditiva del tronco encefálico), bilirrubina (transcutánea) y saturación de oxígeno para descartar cardiopatías severas.
- Prevención de muerte súbita del lactante
Dormir al bebé boca arriba, en colchón firme y plano, sin almohadas ni edredones cercanos.
No dormir en sillones o sillas ni compartir la cama si los padres han consumido alcohol, drogas, fuman o han tomado medicamentos sedantes.
Se puede ofrecer chupón si lo desea.
- Seguridad en el automóvil
Utilizar asiento de seguridad infantil adecuado a la edad y peso, correctamente instalado y orientado hacia atrás.
Preferir siempre el asiento trasero.
- Signos de alarma que requieren consulta médica
Vigilar y consultar si se presenta:
Mala alimentación o rechazo del alimento.
Convulsiones.
Respiración rápida (>60 por minuto) o dificultad respiratoria.
Falta de movimientos espontáneos.
Temperatura mayor a 37.5°C o menor de 35.5°C.
Ictericia en las primeras 24h o coloración amarilla en palmas/plantas en cualquier momento.
Irritabilidad, vómitos persistentes, fontanelas abombadas, coloración azulada.
- Seguimiento
Primera consulta médica entre el primer y tercer día de vida, y controles a los 7 y 14 días.