Lactancia Humana
Lactancia Humana
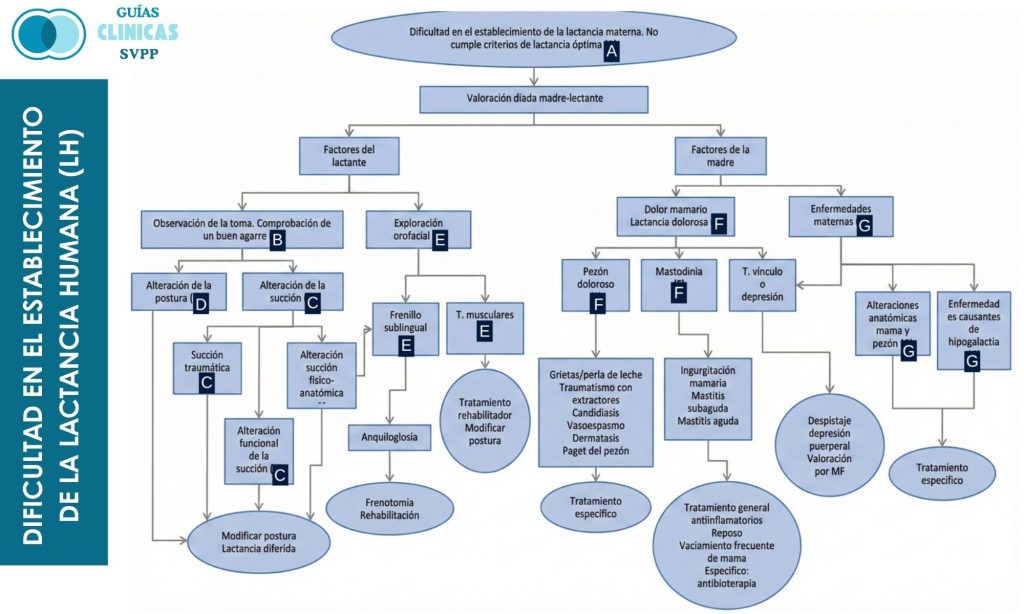
Dificultad en el establecimiento de la Lactancia Humana (LH)
A. Establecimiento óptimo de la Lactancia
La LH es el estándar de oro en la alimentación del recién nacido (RN) y lactante, reconocido por la Organización Mundial de la Salud (OMS) y la Sociedad Venezolana de Puericultura y Pediatría(SVPP), se recomienda de manera exclusiva durante los primeros 6 meses y con alimentación complementaria hasta los 2 años o más1.
Características de la LH efectiva: la posición al lactar, el agarre de la mama, la succión y la transferencia de leche adecuados. La LH óptima comienza con el contacto piel con piel y el cumplimiento de la hora sagrada, en primera hora de vida, luego tomas frecuentes, sin dolor mamario, micciones claras a partir del tercer día de vida (4 a 6 al día) y deposiciones amarillentas grumosas color “mostaza” a partir del 4-5 día en número variable con pérdida fisiológica del peso menor al 7% en primera semana y ganancia ponderal a partir de segunda semana de 25-30 g diarios. Recuperación del peso al nacimiento entre el 7.º y el 10.º día. El inicio precóz de la LH, garantiza el éxito y la longevidad de la misma. Urge cumplir con la consulta prenatal de LH para que los pediatras entrenen a las madres en LH, cumplir pautas hospitalarias para favorecer la LH: parto sin dolor, cumplimiento de piel con piel, hora sagrada, pinzamiento oportuno del cordón, alojamiento en conjunto, sin rigidez en los horarios, a demanda (8-12 tomas/día los primeros días) y que la madre reciba apoyo de la familia2.
B. Observación de la toma. Agarre adecuado
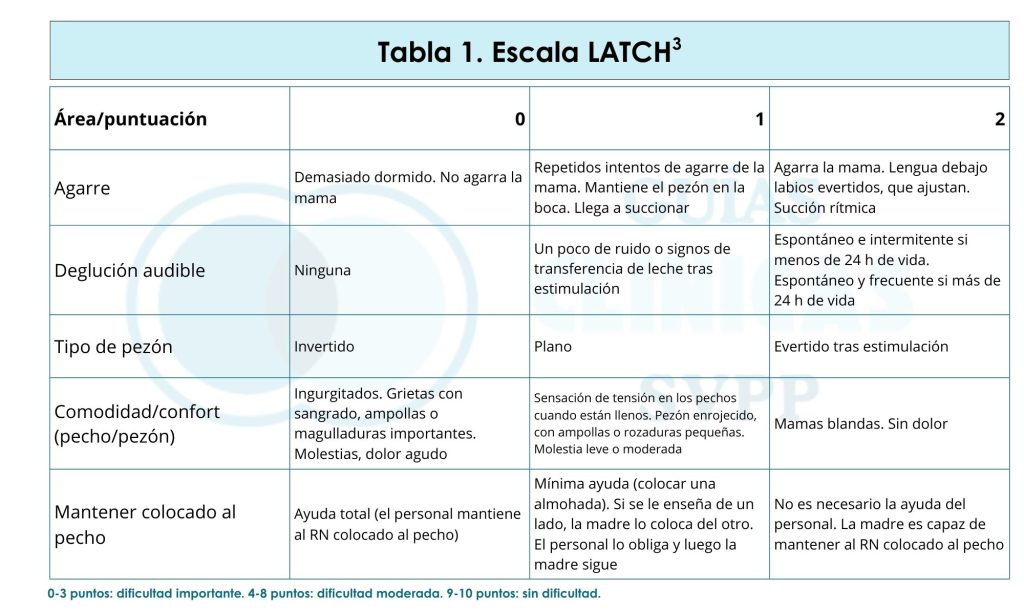
La escala LATCH herramienta de valoración de la toma desarrollada por Jensen et al. (1994) evalúa objetivamente de la efectividad de la LH, a través de una puntuación: “Agarre”, “deglución”, “tipo de pezón”, “comodidad/confort”, “mantener colocado al pecho”, de los acrónimos L, latch, A, audible swallowing, T, type of nipple, C, confort, H, hold positioning. Es una herramienta muy útil, a través de un instrumento de valoración de la LH, para que los pediatras identifiquen áreas en las que la intervención es necesaria. Es pronóstico de la duración de la LH exclusiva, detección precoz de LH ineficaz y detección precoz de problemas relacionados con la instalación de la LH y el resto del proceso de amamantamiento. La puntuación máxima de la evaluación de la LH es 10, y una puntuación total obtenida tras una valoración que esté por debajo de 10 indica que la madre requiere apoyo (Tabla 1)3.
Signos de buen agarre (Figura 1)4,5:
- El mentón y la nariz del RN están cerca del pecho de la madre
- Los labios del RN están evertidos, sobre todo el inferior
- La boca del RN está bien abierta y las fosas nasales libres
- Se observa más areola por encima de la boca del RN que por debajo (agarre asimétrico)
- La lengua del RN está debajo de la areola y encuentra extendida hacia delante sobre la encía inferior y los labios son ampliamente apoyados alrededor de la mama
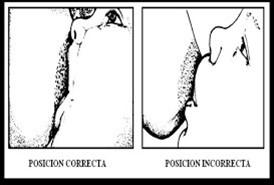
Figura 1. Signos de buen agarre
Alteración de la succión
Los RN y lactantes realizan dos tipos de succión: nutritiva que utilizan para comer es una succión profunda, rítmica, que mueve la rama mandibular en la que se escucha la deglución de leche humana (lh). Una vez extraida la lh, pasa a ser una succión no nutritiva: superficial, que les permite tomar la parte grasa de la lh, relajarse así como desarrollar el vínculo afectivo.
Alteración físico-anatómico de la succión
- Anquiloglosia
- Macroglosia
- Retrognatía
- Paladar hendido y labio leporino
Alteración funcional de la succión
Succión incorrecta:
- Por hipertonía del lactante: se trata de lactantes inquietos, que se arquean durante la toma, succionan tirando del pezón con agarre doloroso, parece que no supieran mamar. Conocida como succión disfuncional y es frecuente verla en lactantes acostumbrados al uso de chupones y tetinas del biberón, en RN separados de su madre o que maman en mala postura
- Por hipotonía del bebé: ritmo lento con succión débil, pausas largas con pocas succiones por pausas frecuentes, con escasa transferencia de lh y con incoordinación de la succión-deglución-respiración. Esta succión se conoce como inmadura. También puede ocurrir en lactantes con síndrome de Down o con hipotonía de otro origen donde pueden encontrar beneficio en postura dancer durante el amamantamiento.
Alteraciones traumáticas de la succión
Debido a partos traumáticos o instrumentales que ocasionan deformidades craneales, musculares (torticolis congénita).
Alteraciones de la postura
Signos de buena posición:
- La madre se encuentra cómoda, bien apoyada y relajada
- Todo el cuerpo del lactante está bien apoyado y frente a la madre (pecho frente a pecho)
- La cabeza y el cuerpo del bebé están en línea recta
- La cara del lactante mira hacia el pecho
- La madre mantiene el cuerpo del lactante cerca de ella
- En RN, la madre lo envuelve en un abrazo. No lo sujeta solamente de la nuca y los hombros
Posturas sentadas (Figura 2). Se dividen en: posición de cuna, posición de cuna cruzada o posición en balón de rugby. Se recomienda el uso de almohadas y reposapiés para mayor comodidad y para elevar al lactante al nivel de la mama de la madre.
Postura tumbada: en la cama, la madre y el lactante de lado tumbados, uno frente al otro. Se recomienda la postura de crianza biológica para revertir mala postura. En postura semirreclinada de la madre, el lactante busca, encuentra la mama y se agarra, succiona y obtiene lh. Esta posición biological nurturing estimula la aparición de mayor número de reflejos, comportamientos instintivos neonatales y maternos, que ayudan a un mejor establecimiento del amamantamiento eficaz y pudieran estar relacionados con un aumento de la secreción de oxitocina en el primer mes.
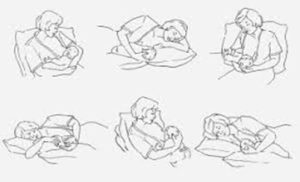
Figura 2. Posturas para amamantar
Exploración orofacial del lactante, disfunción oral 8
La disfunción oral del lactante incluye valoración de diversos elementos como:
- Inmadurez del bebé
- Características anatómicas individuales que dificultan el agarre, como la retrognatia o la anquiloglosia
- Alteraciones neurológicas transitorias o permanentes que dificultan la posición del RN para mamar, llevándolo a adquirir posturas atípicas
- Dolor facial o malformaciones craneales por lo general producidas a causa de un parto instrumentado (ventosas, fórceps o espátulas)
- El uso de anestésicos durante el parto, como la peridural
- El retraso en el inicio de la primera toma tras el parto
- La separación madre-RN o poco contacto piel con piel
- Las prácticas hospitalarias iatrogénicas como el uso de chupones y biberones en el periodo neonatal
Cuando se explora al RN deben valorarse alteraciones secundarias que ocasionan disfunción oral y por tanto dificultad en el establecimiento de la LH como la presencia de deformidades craneales (caput succedaneum o cefalohematoma), torticolis congénita, hipo o hipertonía muscular. Deben ser explorados los reflejos orales (búsqueda, succión, deglución, extrusión, mordedura, vómito, tos) pueden estar exacerbados, disminuidos o ausentes.
Frenillo sublingual. Anquiloglosia9-11
El frenillo sublingual es una membrana que sujeta la lengua por la línea media de la parte inferior. Se trata de un resto embriológico que debería desaparecer en la semana 12 de gestación pero que por motivos genéticos o ambientales no lo hace, limita el amamantamiento. Cuando este frenillo es corto y limitante se conoce como anquiloglosia (AG) que consiste en un defecto congénito que se produce en un 4-10% de los RN y que puede suponer una limitación para el adecuado establecimiento de la LH debido al dolor mamario ocasionado por mal agarre y fricción continua del pezón, dificultad para transferencia de lh con hipogalactia secundaria y escasa ganancia ponderal del lactante. En el lactante suele existir retrognatia mayor a la fisiológica, callo de succión marcado, paladar ojival, movimientos irregulares de la lengua y chasquido durante la toma. A largo plazo se encuentran otro tipo de dificultades como problemas de articulación del lenguaje: rotacismo (dislalia en el fonema de la “r”), dificultad para realizar sonidos sibilantes y linguales “t”, “d”, “z”, “s”, “th”, “n”, “l” y problemas mecánicos debidos fundamentalmente a una respiración oral: respiración bucal, paladar ojival, necesidad de ortodoncia, deglución atípica, mordida cruzada o abierta y problemas sociales. No existen estudios con la suficiente calidad metodológica que permitan concluir la necesidad de frenotomía ante una anquiloglosia. Disponemos de cuestionarios que valoran el aspecto y funcionalidad del frenillo y pueden orientar en la necesidad de frenotomía.
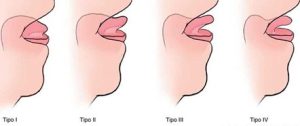
La clasificación morfológica más utilizada actualmente es la de Coryllos y Kotlow en la que se distinguen 4 tipos de frenillos (Figura 3).
- Frenillo tipo 1: fino y elástico. La lengua está anclada desde la punta al surco alveolar. No es posible elevarla ni extenderla. Suele producir anquiloglosia en el 100% de los casos y adopta la morfología típica de corazón o letra épsilon
- Frenillo tipo 2: fino y elástico. La lengua está anclada desde 2-4 mm de la punta al surco alveolar, impide la elevación y extensión, pero en menor medida con una probabilidad de un 75 % de anquiloglosia
- Frenillo tipo 3: grueso, fibroso y no elástico. La lengua está anclada desde la mitad de la lengua hasta el suelo de la boca. Se extiende, pero no se eleva
- Frenillo tipo 4: no es visible, pero si palpable al estar submucoso y tiene un anclaje fibroso desde la base de la lengua hasta el suelo de la boca. Suele asociarse a paladar ojival y va a provocar movimientos asimétricos de la lengua. Suele conllevar retraso diagnóstico.
Fig. 3 Clasificación de Coryllos del frenillo sublingual
A nivel funcional, además, se incluyen las siguientes escalas de valoración que ayudarán en la evaluación de un frenillo para decidir necesidad de frenotomía:
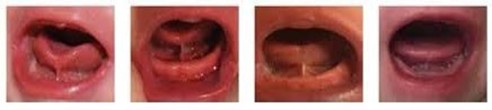
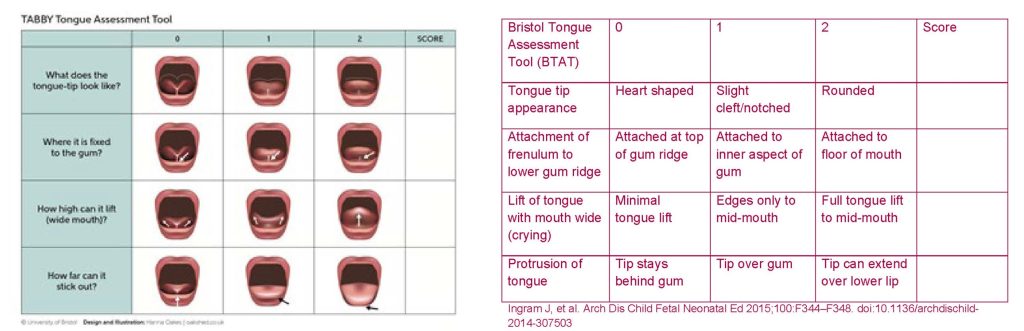
- Bristol Tongue Assesment Tool (BTAT) incluye dos apartados, de apariencia (apariencia de la lengua al elevarse e inserción del frenillo lingual a la cresta alveolar inferior) y 2 de función (elevación y extensión de la lengua). Puntuación de 0-3 indica restricción y anquiloglosia moderada (Figura 4).
Fig. 3 Clasificación de Coryllos del frenillo sublingual
Fig. 4 Escala BTAT
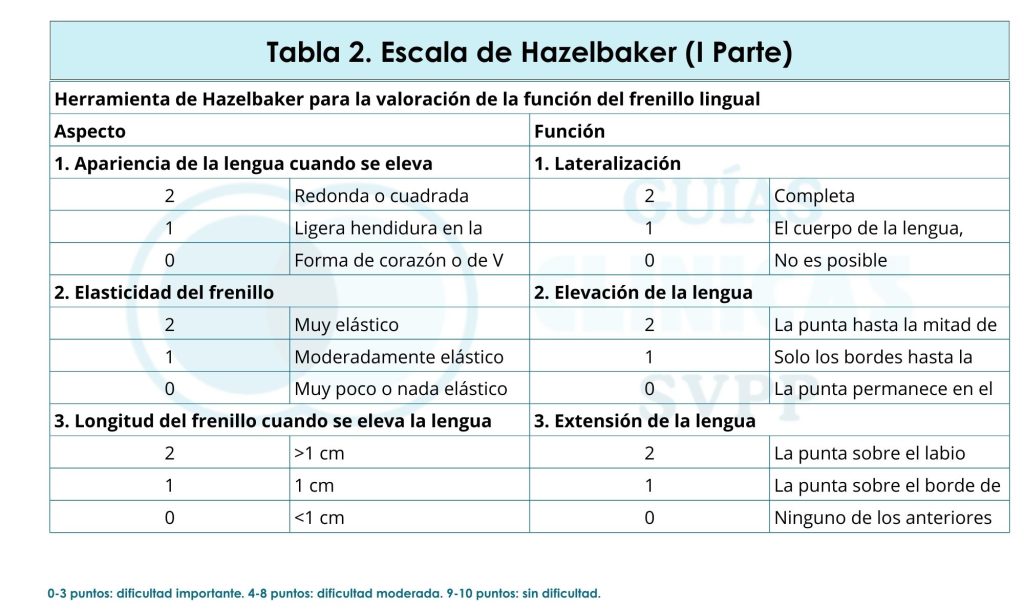
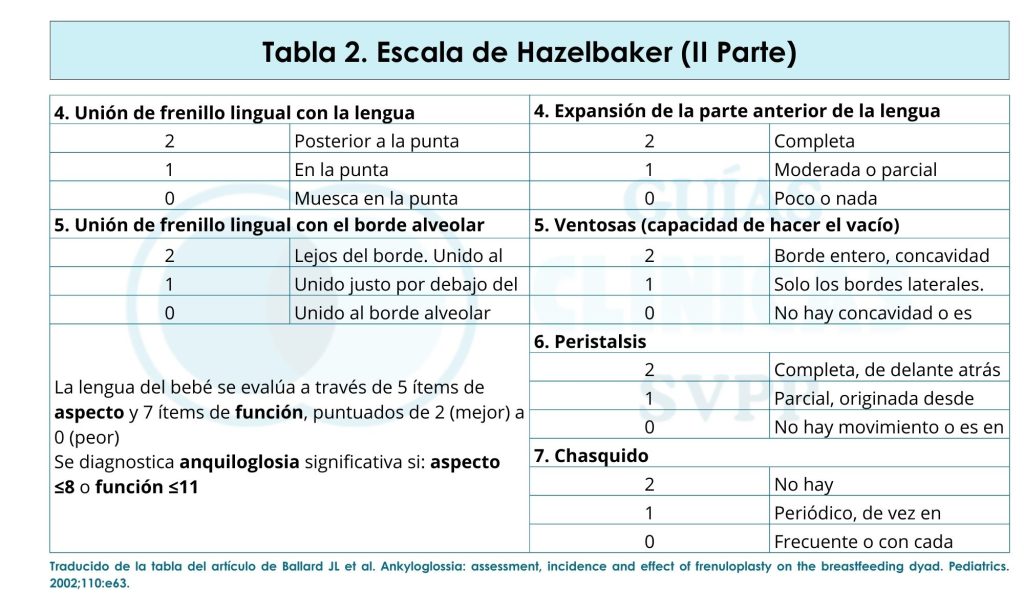
- La escala Hazelbaker consta de dos medidas de la lengua: apariencia (compuesta por cinco ítems a valorar) y funcionalidad (siete ítems). Se puntúa de 0-2 en cada uno de los ítems. Se considera anquiloglosia significativa (AGS): puntuación de función ≤11 o una puntuación de apariencia ≤8, junto con un manejo fallido de la lactancia. La AGS serán candidatas a intervención quirúrgica. Ante puntuaciones dispares en ambas medidas, prevalecerá la puntuación de la función frente a la de la apariencia en la valoración (Tabla 2).
La rehabilitación posfrenotomía (terapia miofuncional) será necesaria para evitar adhesión de la cicatriz y para rehabilitar la hipotonía orofacial subyacente. El objetivo será prevenir el desequilibrio existente en el sistema orofacial, facilitando la distensibilidad y elasticidad del frenillo mediante un correcto equilibrio muscular y donde la colaboración de la familia es imprescindible.
Los ejercicios recomendados son:
- Presionar la punta de la lengua hacia abajo a ambos bordes de la herida o en la misma herida
- Estimular reflejo de búsqueda en lactante
- Estimular reflejo de succión (elevación y extensión)
- Estimular cara interna de las mejillas (lateralización)
- Estimular labio inferior para que saque la lengua (extensión)
Tabla 2. Escala de Hazelbaker
Transtornos musculares
Pueden existir características anatómicas individuales que dificultan el agarre, como la retrognatia o la anquiloglosia, alteraciones neurológicas transitorias o permanentes que dificultan la posición del RN para mamar, llevándolo a adquirir posturas atípicas. La adquisición de posturas atípicas pueden proceder de problemas musculares derivados de partos traumáticos, de malformaciones craneales por partos instrumentales (ventosa, fórceps), de fracturas de clavícula, torticolis muscular congénita, parálisis braquial, etc. y precisarán de tratamiento rehabilitador específico y de cambio postural (postura de rugby, cuna cruzada,
a caballito, tumbada, reclinada según la afectación) durante el amamantamiento que logre un buen agarre y transferencia de leche.
Lactancia dolorosa 12
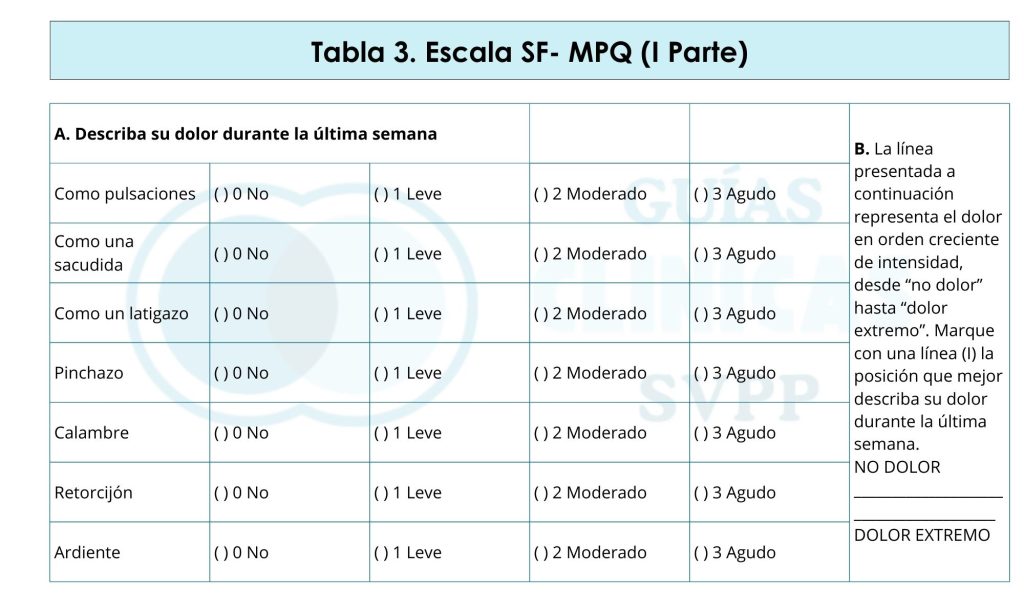
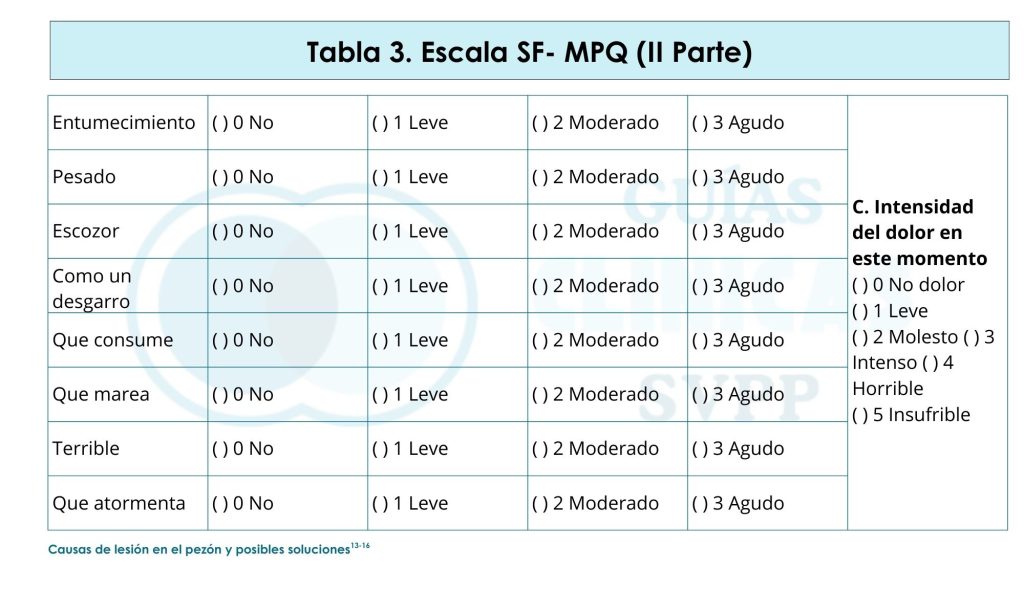
Por cada día de dolor materno en las tres primeras semanas de la LH existe un riesgo de cese de esta del 10 al 26%. El dolor mamario es la causa principal de abandono de la LH y en la mayoría de los casos es secundario a un mal agarre. Debe realizarse una valoración mediante herramientas como SF-MPQ (Tabla 3). Deben recogerse los antecedentes personales, lactancias anteriores, embarazo, parto, inicio de la lactancia, evolución de la sintomatología, aparición, intensidad y cuándo ocurre: Entre las tomas: continuo o alterno o durante las tomas: al inicio, durante toda la toma, al final de esta. Es importante valorar color y forma del pezón tras la toma.
La prevalencia de dolor inicial en el pezón en cualquier mujer que realiza LH es del 60-80%. Suele ser transitorio, con un pico al tercer día y resolución en 2 semanas:
- Agarre inadecuado del pezón/patrón de succión desorganizado (anquiloglosia, prematuridad, anomalías orofaciales, fracturas de clavículas, torticolis, asimetría mandibular…). Mejorar agarre, tratamiento específico de anomalías musculares.
- Traumatismo por sacaleches (ajuste incorrecto del reborde, aspiración de alta presión excesiva o duración prolongada).
- Dermatosis por fricción o secundaria a irritantes, lanolina, discos de lactancia. Valorar uso de pezoneras, esteroides tópicos (hidrocortisona) 2 semanas.
- Dermatosis crónica en madre: atopia, psoriasis, enfermedad de Paget del pezón. Tratamiento con emolientes, aceite, esteroides tópicos (hidrocortisona) durante 2 semanas o corticoides orales.
- Grietas/perla de leche por disbiosis del conducto galactóforo: mejorar agarre, mantener heridas secas y limpias, evitar lavado con jabón en exceso, solicitar cultivo y valorar mupirocina tópica o drenaje estéril con aguja de ampolla de leche.
- Vasoespasmo: fenómeno de Raynaud. Evitar el frío. Aplicar calor seco en la zona del pezón inmediatamente al acabar la toma. Evitar sustancias que produzcan vasoconstricción: cafeína, nicotina. Valorar tratamiento con nifedipino 10 mg cada 8 horas.
- Candidiasis del pezón: miconazol o clotrimazol aplicada sobre pezón y areola 4 veces al día durante 7-10 días y antiinflamatorios orales. Puede emplearse fluconazol oral (200-400 mg el primer día seguido de 100-200 mg/día durante 2-4 semanas) en la madre. Valorar necesidad de tratamiento en lactante si asocia muguet o candidiasis del pañal.
En todos los casos puede ser beneficioso el cambio de postura durante el amamantamiento (postura de rugby, cuna cruzada, a caballito, tumbada, reclinada según la afectación). El dolor puede derivar en la necesidad de una lactancia diferida con extracción manual o eléctrica de la leche.
Dolor mamario. Mastodinia
- Ingurgitación mamaria: ocurre en los primeros días del posparto por acúmulo de líquido intersticial y aumento de la producción de lh. Las mamas están a tensión, doloridas y puede haber dificultad para que el RN se agarre al pezón por el edema alveolar, que puede aliviarse mediante la técnica de presión inversa suavizante, antiinflamatorios y aplicación de compresas frías, así como drenaje frecuente por el RN o con extractores
- Mastitis subaguda: clínica latente de “calambres” en mama que irradian a axila, sensación de vaciamiento incompleto de la mama, frecuente antecedente de grietas o mal agarre puede ocurrir en esta situación una obstrucción del conducto que producirá clínica aguda de dolor localizado y eritema en la mama. La bacteria más frecuentemente encontrada es epidermidis, que puede beneficiarse de tratamiento con trimetoprim-sulfametoxazol
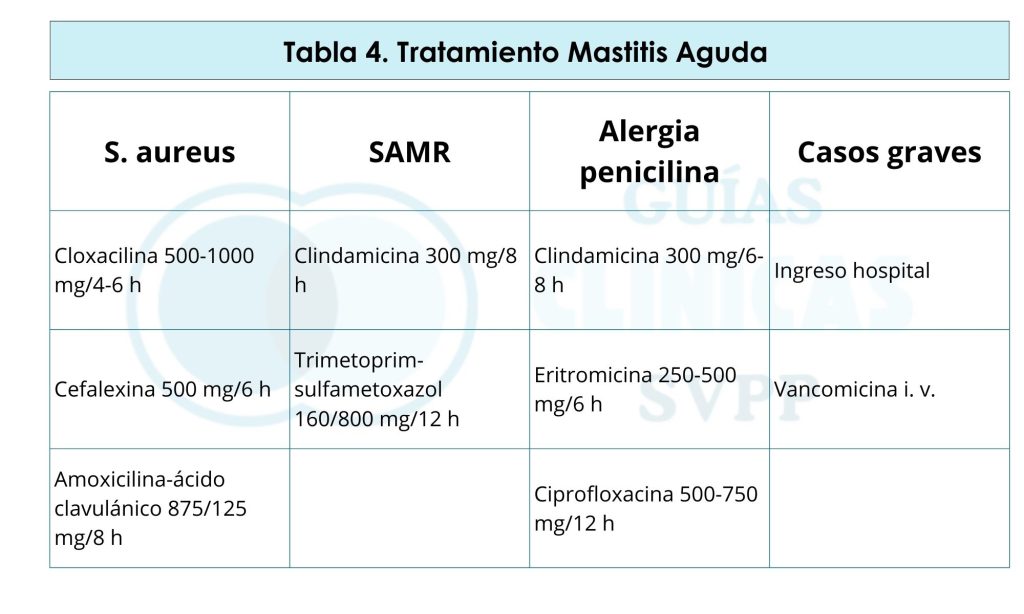
- Mastitis aguda: clínica aguda de dolor mamario localizado, con eritema, induración, fiebre >38 °C y malestar general con antecedente frecuente de mal agarre o grietas. La bacteria causante suele ser aureus. El 85% de las mastitis curan con drenaje frecuente y eficaz por parte del RN o con extractores y antiinflamatorios, pero si en 24 horas no hay mejoría y persiste la fiebre debe iniciarse antibioterapia empírica como indica la Tabla 417
- El empleo de probióticos: Lactobacillus salivarius, Lactobacillus fermentum y Lactobacillus reuteri, de forma indiscriminada puede retrasar la instauración de otros tratamientos eficaces y es necesario que se realicen más estudios sobre su eficacia y relación coste-beneficio dado que los existentes presentan escasa relevancia clínica
Tabla 4. Tratamiento mastitis agudas
Transtorno del vínculo. Depresión materna
La relación entre depresión posparto y dificultades en la LH es bidireccional y compleja. Las madres que tienen más dificultades en la lactancia tienen más riesgo de deprimirse debido al sentimiento de culpa que aparece y a su vez el destete precoz puede ser un factor de riesgo para aumentar la ansiedad y depresión.
El contacto precoz en la primera hora de vida tiene especial importancia en el establecimiento del vínculo afectivo, especialmente favorecido por la postura de crianza biológica en el que el RN instintivamente colocado en decúbito prono entre los pechos desnudos de su madre es capaz de ir reptando y comenzar a succionar. Esto junto con la LHE a demanda crearan un apego seguro en la autorregulación afectiva entre madre e hijo.
La depresión posparto es muy frecuente (5-25 % en el primer año tras el parto) y no tratada puede tener efectos negativos en la madre y lactante. Los partos difíciles, el estrés, el miedo, la ansiedad y otros estímulos físicos repentinos desagradables son otra de las causas de retraso de la lactogénesis II, y la edad materna mayor a 35 años se han asociado al abandono precoz de la lactancia.
La escala de Edinburgh es un cuestionario de 10 preguntas que sirve de cribado de la depresión posparto. En este caso la LH puede ayudar a estabilizar emocionalmente a la madre siempre y cuando se haya establecido de forma satisfactoria. Las mujeres que sufren depresión durante el embarazo necesitarán un apoyo mayor durante la LH. Si la psicoterapia no es eficaz se recurrirá a tratamiento antidepresivo (Figura 5)18.
Figura 5. Cuestionario Edimburgo. Depresión postparto
Enfermedades maternas
Hipogalactia
Es importante reconocer los signos de transferencia adecuada de lh:
- En el lactante: patrón de succión, deglución y respiración constante y rítmico, con pausas periódicas, deglución audible, boca humedecida, brazos y manos relajadas y una vez saciado suelta el pecho
- En la madre: ablandamiento progresivo de la mama, relajación o somnolencia, sed, contracciones uterinas (entuertos) o aumento del flujo de loquios durante o tras la toma al pecho, secreción o salida de lh del otro pecho durante la toma de LH. Tras la toma el pezón queda con forma elongada y redondeado, pero no aplastado, de color rosado y no erosionado ni dolorido.
Existen enfermedades maternas como el hipotiroidismo, el síndrome de ovario poliquístico, la obesidad mórbida, la diabetes gestacional, el síndrome de Sheehan que pueden acompañarse de hipogalactia secundaria. Así mismo, el retraso del contacto piel con piel, como en las cesáreas o la retención placentaria, pueden retrasar el inicio de la lactogénesis. En estos casos puede estar indicada la relactación y el uso de galactogogos.
Alteraciones anatómicas mama/pezón
En la valoración de la LHE debe realizarse una exploración mamaria en busca de anomalías anatómicas como hipoplasia mamaria, pezones invertidos, antecedentes de cirugía mamaria reductora, traumatismos mamarios, presencia de prótesis mamarias, antecedente de cambio de las mamas durante el embarazo (aumento de tamaño y tensión) que pueden condicionar una deficiente producción láctea. Cada entidad tendrá un tratamiento específico y se verán favorecidas por el agarre correcto, profundo al pecho “tipo sándwich” y en anomalías de pezón podría recurrirse al uso de pezoneras. Si se produce una situación de hipogalactia secundaria se recurriría a la lactancia diferida o galactogogos.
Lactancia diferida20
Consiste en la extracción de lh de forma manual o con sacaleches para administrársela al RN en otro recipiente: cuchara, vasito, jeringa o biberón. Puede ser necesario recurrir a ella en situación de dolor mamario agudo, lesión en los pezones, prematuridad, enfermedad materna, incorporación laboral de la madre, etc. Si un lactante no está dispuesto a mamar de un pecho no productivo, se puede dar el suplemento a través de un suplementador de lactancia (relactación). Si el lactante está dispuesto a mamar de un pecho no productivo puede darse el suplemento separadamente.
Autores
Elvia Irene Badell Madrid: Pediatra, Puericultor. Sociedad Venezolana de Puericultura y Pediatría. Comisión Nacional de Lactancia Humana(LH).
OrcID:0000-0002-4672-1087
Correo electrónico: comisiondelactancia.svpp@gmail.com
Palabras clave: Lactancia humana. Lactancia dolorosa. Anquiloglosia. Fracaso de la lactancia.
Key words: Breastfeeding. Painful lactation Ankyloglossia. Failure of breastfeeding.
BIBLIOGRAFÍA
- Nutrición del lactante y del niño pequeño (A55/15, de 16 de abril de 2002). En: Organización Mundial de la Salud [en línea] [consultado el 18/05/2021]. Disponible en https://apps.who.int/iris/handle/10665/42695
- Clinical Guidelines for the Establishment of Exclusive Breastfeeding. June 2005. En: International Lactation Consultant Association [en línea] [consultado el 18/05/2021]. Disponible en: http://www.breastcrawl.org/pdf/ilca-clinical-guidelines-2005.pdf
- Báez León C, Blasco Contreras R, Martín Sequeros E, del Pozo Ayuso ML, Sánchez Conde Al, Vargas Hormigos C. Validación al castellano de una escala de evaluación de la lactancia materna: el LATCH. Análisis de fiabilidad. Index Enferm. 2008;17:205-9.
- Postnatal care up to 8 weeks after birth. En: NICE [en línea] [consultado 18/05/2021]. Disponible en: http://guidance.nice.org.uk/CG37
- Clinical Guidelines for the Establishment of Exclusive Breastfeeding. June 2005. En: International Lactation Consultant Association [en línea] [consultado el 18/05/2021]. Disponible en: http://www.breastcrawl.org/pdf/ilca-clinical-guidelines-2005.pdf
- La succión y la deglución durante la lactancia materna. En: Alba Lactancia Materna [en línea] [consultado 18/05/2021]. Disponible en: https://albalactanciamaterna.org/lactancia/claves-para-amamantar-con-exito/succion-y-deglucion/
- Grupo de Trabajo de la Guía de Práctica Clínica sobre Lactancia Materna. Guía de Práctica Clínica sobre Lactancia Materna. Guías de Práctica Clínica en el SNS.Ministerio de Sanidad, Servicios Sociales e Igualdad; Agencia de Evaluación de Tecnologías Sanitarias del País Vasco-OSTEBA, 2017.
- Temboury Molina MC. Disfunción motora oral. Diferencia entre la succión del pecho y el biberón. En: Asociación Castellana Leonesa de
Matronas [en línea] [consultado 18/05/2021]. Disponible en: https://www.ascalema.es/wp-content/uploads/2014/10/Comit%C3%A9-deLactancia-Materna-de-la-AEP.-Lactancia-materna.-gu%C3%ADa-para-profesionales.-2004.pdf
- ABM Protocols. Protocol#11: Guidelines for the Evaluation and Management of Neonatal Ankyloglossia and Its Complications in the Breastfeeding Dyad. The Academy of Breastfeeding Medicine Protocol Committee, Ballard J. Protocol.Guidelines for the evaluation and management of neonatal ankyloglossia and its complications in the breastfeeding dyad. Academy of Breastfeeding Medicine, 2004.
- Ferrés-Amat E, Pastor-Vera T, Rodríguez-Alessi P, Ferrés-Amat E, Mareque-Bueno J, Ferrés-Padró E. The prevalence of ankyloglossia in 302 newborns with breastfeeding problems and sucking difficulties in Barcelona: a descriptive study. Eur J Paediatr Dent. 2017;18:319-25.
- Schlatter SM, Schupp W, Otten JE, Harnisch S, Kunze M, Stavropoulou D, et al. The role of tongue-tie in breastfeeding problems-A prospective observational study. Acta Paediatr. 2019;108:2214-21.
- Sociedad Española de Ginecología y Obstetricia. Infecciones de la mama relacionadas con la lactancia. Guía de asistencia práctica SEGO. Prog Obstet Ginecol. 2019;62:511-23.
- Amir LH; Academy of Breastfeeding Medicine Protocol Committee. ABM clinical protocol #4: Mastitis, revised March 2014. Breastfeed Med. 2014;9:239-43.
- Paricio Talayero JM. Diagnóstico y manejo de la mastitis en la madre lactante. Actualización. IX Congreso español de Lactancia Materna, Zaragoza, 2017.
- Buck ML, Amir LH, Cullinane M, Donath SM; CASTLE Study Team. Nipple pain, damage, and vasospasm in the first 8 weeks postpartum. Breastfeed Med. 2014;9:56-62.
- Berens P, Eglash A, Malloy M, Steube AM. ABM Clinical Protocol #26: Persistent Pain with Breastfeeding. Breastfeed Med. 2016;11:46-53. Disponible en: http://www.respirar.org/grupovias–respiratorias/protocolos